Diagnostic
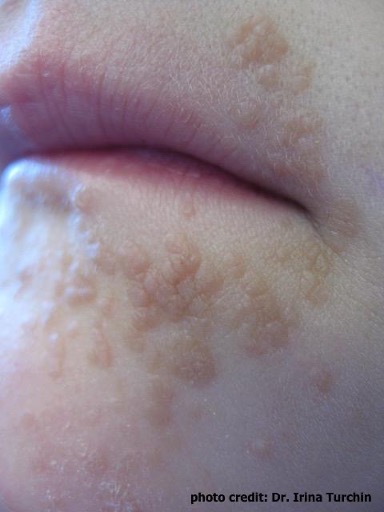
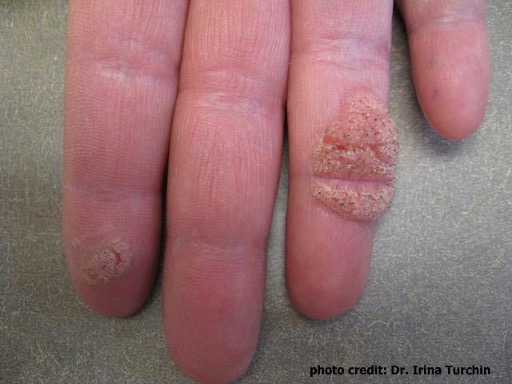
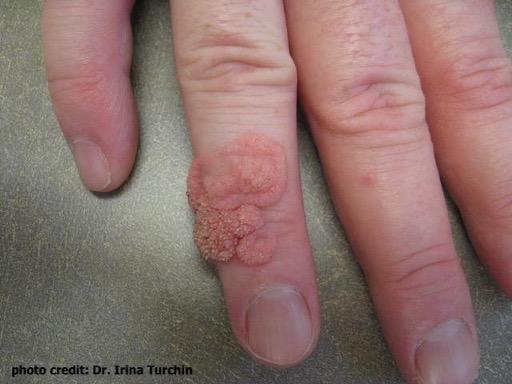
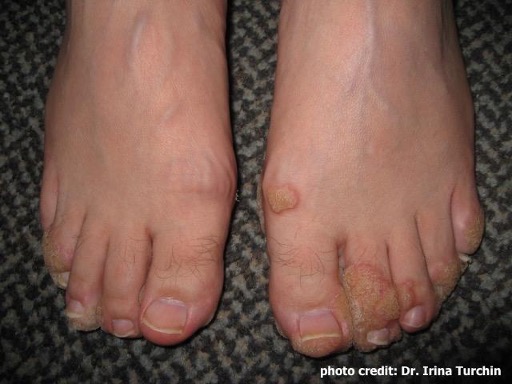
Le diagnostic de l’infection par le VPH dépend de la présentation chez la personne atteinte et peut souvent passer inaperçu étant donné que de nombreuses infections par le VPH n’occasionnent aucun symptôme. Le diagnostic de verrues dues à une infection par le VPH est généralement posé par un médecin et peut être confirmé à partir d’un échantillon de tissu par biopsie. Le diagnostic définitif repose sur la détection de l’ADN viral du VPH par des tests de laboratoire sur les tissus prélevés, mais ces tests ne sont pas effectués systématiquement.
Traitements
Traitement du VPH
Plusieurs traitements existent pour le VPH et ceux-ci sont résumés dans le tableau 2.
Tableau 2. Résumés des traitements offerts pour le VPH2
|
Traitements appliqués par la personne atteinte
|
Traitements prescrits par un médecin
|
Traitements appliqués par un médecin
|
|
● Acide salicylique
● Imiquimod
● Podophyllotoxine
|
● Crème rétinoïde (trétinoïne)
● Cantharidine
● Médicaments immunothérapiques
|
● Acide trichloracétique (TCA)
● Podophylline liquide
● Cryothérapie
|
Traitement des verrues
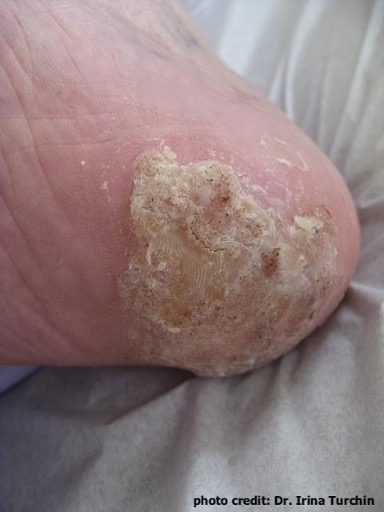
Les verrues dues au VPH peuvent disparaître avec le temps à mesure que l’organisme met en place une réponse immunitaire, et elles se résorbent souvent sans traitement, en particulier chez les enfants. Les verrues dues au VPH peuvent être plus résistantes à la guérison spontanée chez les adultes et chez ceux qui ont des verrues depuis longtemps.
Le choix du traitement dépend souvent de la taille, de l’étendue et de l’endroit où la verrue se situe, ainsi que des préférences de la personne atteinte. Divers traitements sont disponibles (tableau 2), et deux traitements courants des verrues comprennent l’utilisation de produits topiques ou la cryothérapie.
Les traitements topiques comme l’acide salicylique sont facilement disponibles en vente libre et exfolient chimiquement les cellules de la peau pour éliminer la verrue. Un trempage et un limage (exfoliation) des verrues épaisses sont souvent réalisés avant l’utilisation d’un traitement topique pour ainsi augmenter l’efficacité du traitement. Des concentrations plus fortes d’acide peuvent être administrées par un médecin pour traiter les verrues.
La cryothérapie (cryochirurgie) est administrée par un médecin avec l’utilisation d’azote liquide. L’azote liquide atteint des températures très basses et, lorsqu’il est appliqué, il gèle la verrue en pénétrant dans la couche basale de la peau pour atteindre le virus. Cette application peut être répétée plusieurs fois durant un traitement. La taille et l’épaisseur de la verrue déterminent la fréquence et la durée de la cryothérapie. Les effets négatifs potentiels de ce traitement comprennent la douleur durant la procédure, et il peut entraîner une irritation persistante, une douleur, un gonflement ou la formation d’une ampoule (cloque). La cryothérapie peut parfois être utilisée en combinaison avec des traitements topiques en vente libre.
Pensez à demander l’avis d’un professionnel de la santé avant de commencer un traitement et lisez toujours les instructions avant d’utiliser un médicament. Vous trouverez une liste complète des traitements contre les verrues sur notre page consacrée aux verrues.
Prévention de l’infection au VPH
Le vaccin contre le virus du papillome humain (VPH) prévient l’infection par certaines souches de VPH à l’origine des verrues génitales. Une infection par le VPH peut potentiellement entraîner des cancers du col de l’utérus, du vagin et de la vulve. Le vaccin est administré aux filles et aux femmes âgées de 9 à 26 ans, et a récemment été approuvé pour les hommes. La vaccination nécessite souvent trois doses : une dose initiale et des rappels après deux mois et six mois. Toutefois, veuillez consulter le site internet de Santé Canada pour vérifier les recommandations relatives au calendrier de vaccination et à la posologie qui conviennent à votre groupe d’âge et à la population à laquelle vous pouvez vous identifier. Le vaccin prévient l’infection par le VPH, mais ne la guérit pas. Comme il n’est pas efficace à 100 % et qu’il ne couvre que certaines souches de VPH à haut risque, il est toujours recommandé aux personnes d’adopter des pratiques sexuelles sûres pour réduire l’infection et la transmission.
Il existe actuellement 3 vaccins contre le VPH approuvés qui couvrent les souches qui causent les verrues génitales et qui peuvent conduire au cancer. Il s’agit de : Gardasil, Gardasil 9 et Cervarix.
Tableau 3. Vaccins contre le VPH offerts
|
Cervarix (HPV2)
|
Un vaccin bivalent qui protège contre les VPH de types 16 et 18.
|
|
Gardasil (HPV4)
|
Un vaccin quadrivalent qui protège contre les VPH de types 6, 11, 16 et 18.
|
|
Gardasil 9 (HPV9)
|
Un vaccin nonavalent qui protège contre les VPH de types 6, 11, 16, 18, 31, 33, 45, 52 et 58.
|
Qu’elles aient été vaccinées ou non, les femmes doivent continuer à se soumettre régulièrement à des examens gynécologiques et à des tests PAP. Un dépistage régulier permet de détecter les cancers du col de l’utérus, du clitoris ou de la vulve, car ils ne présentent souvent aucun symptôme à un stade précoce. Il est également recommandé aux personnes atteintes de verrues anogénitales de subir un dépistage d’autres infections sexuellement transmissibles (IST). Les partenaires doivent recommander à leurs partenaires sexuels de consulter un professionnel de la santé en cas de symptômes, et que toutes les femmes de se soumettre à des examens gynécologiques réguliers et à des frottis PAP.
Le VPH anal peut également être présent et se manifester par des symptômes et des signes similaires à ceux des verrues génitales. Bien qu’ils soient moins courants que les tests PAP cervicaux, les tests PAP anaux sont disponibles et consistent à introduire un coton-tige dans l’anus afin de recueillir des cellules pour examiner s’il y a des changements précancéreux ou cancéreux. Il ne s’agit pas d’un dépistage systématique pour la population générale au Canada, mais il peut être effectué par un professionnel de la santé si vous présentez un risque accru de VPH et de cancer anal.
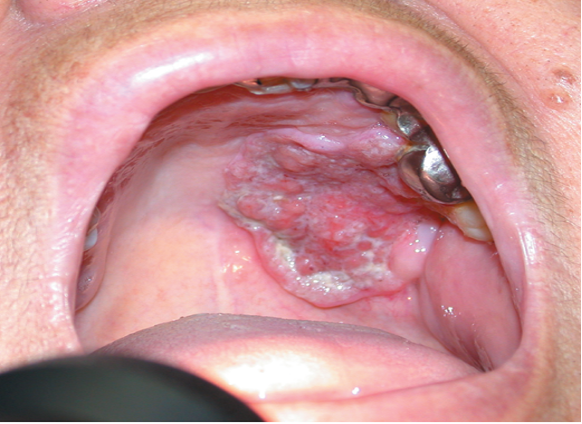
Traitement du cancer associé à une infection par le VPH
Si une personne développe un cancer lié à une infection par le VPH, la prise en charge peut comprendre de la chimiothérapie, de la radiothérapie et une intervention chirurgicale. Tous ces traitements sont à la discrétion de l’équipe soignante.